卵巣がん(症状・治療法)
サイレントキラーとも呼ばれる卵巣がんは、自覚症状がほとんどないのが特徴です。そのため早期発見が難しく、診断されたときには進行していることも少なくありません。推奨されている検診はありませんが、ちょっとした身体の変化であっても見過ごさずに婦人科を受診することが大切です。特に家族に乳がんや卵巣がんにかかったことがある方がいる場合、閉経年齢でチョコレート嚢胞があると診断された方は注意が必要です。
卵巣がんとは
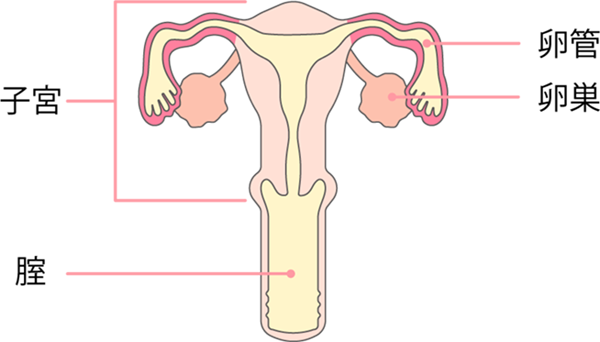
卵巣は親指頭大の大きさの臓器で、子宮の左右に1つずつあり、子宮体部からの靱帯によって支えられています(図1)。卵巣腫瘍は良性と悪性※に分かれ、悪性の場合を「卵巣がん」といいますが、良性と悪性の中間的な性質を持つ「境界悪性腫瘍(きょうかいあくせいしゅよう)」も存在します。卵巣がんの多くは閉経後に発症します。近年では卵巣がんの患者数は増加傾向にあり、妊娠の時期が遅い、出産回数が少ないなどのライフスタイルの変化や食生活の欧米化などが卵巣がん発症のリスクになっていると考えられています。
卵巣がんの直接的な原因は不明ですが、全体の11.8%はBRCA1またはBRCA2と呼ばれる、遺伝子の異常によって起こります。そのため、親や姉妹、従姉妹に乳がんや卵巣がんの方がいる場合は注意が必要です。また、チョコレート嚢胞(のうほう)と呼ばれる卵巣に発生した子宮内膜症は、卵巣がんが発生するリスクがあることも分かってきました。
- 良性の腫瘍は通常ゆっくりと大きくなり、生涯にわたって症状が出ないものや生命に影響を及ぼさないものもあります。一方、悪性の腫瘍は細胞が無秩序に増えながら周囲にしみ込むように広がったり(浸潤)、転移したりします。そのため、放っておくと致命的になります。
図1 女性の内性器
卵巣がんの分類
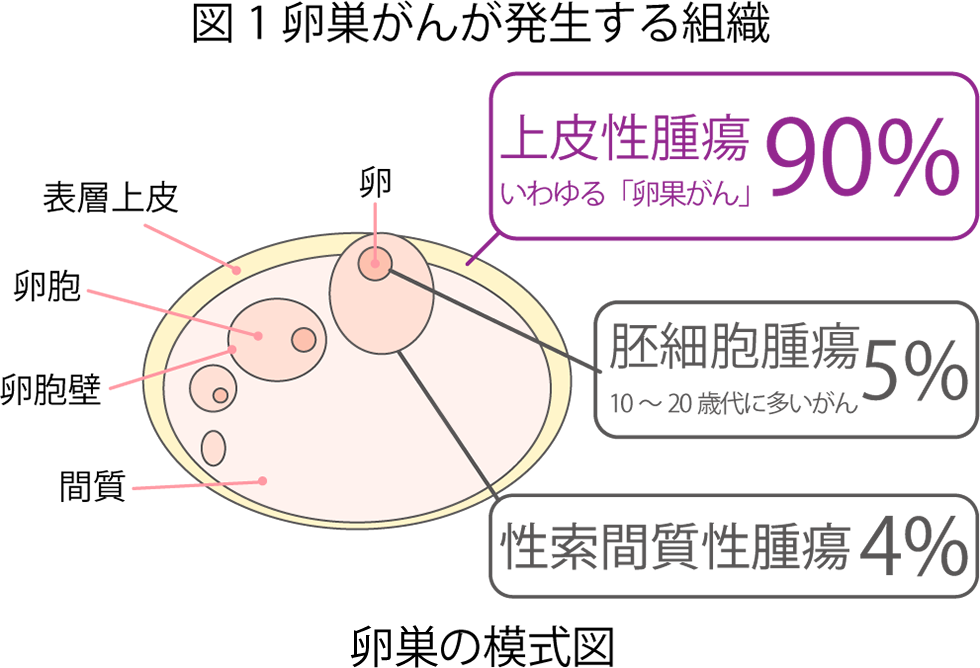
卵巣がんは発生する場所(図2)によって以下の3つのグループに分けられます。
-
上皮性腫瘍(じょうひせいしゅよう)
3つのグループのうち、最も多いがんで卵巣がんの90%を占めます。卵巣の表面を覆う表層上皮に発生するがんです。上皮性腫瘍はさらに、「漿液性(しょうえきせい)がん」「類内膜(るいないまく)がん」「粘液性(ねんえきせい)がん」「明細胞(めいさいぼう)がん」の4種類に分けられます。 -
性索間質性腫瘍(せいさくかんしつせいしゅよう)
卵胞を取り囲み、女性ホルモンや男性ホルモンをつくっている、性索間質に発生するがんです。 -
胚細胞腫瘍(はいさいぼうしゅよう)
卵胞の中の胚細胞に発生するがんです。10~20代の若年者に発症するのが特徴です。大半が良性腫瘍ですが、まれに悪性腫瘍が発生します。
図2 卵巣がんが発生する場所
卵巣がんのステージ(病期)
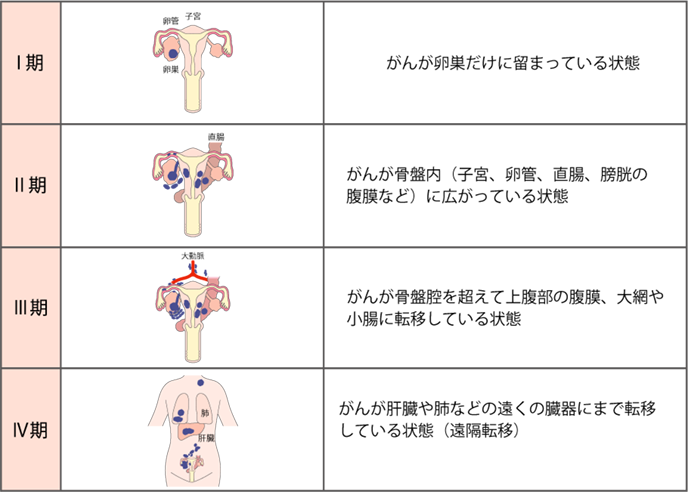
卵巣は骨盤内の深いところにあるため、腫瘍ががんなのかどうか、どこまで広がっているか(病期)を正確に知ることは難しいとされています。そのため、手術でお腹の中を観察し、摘出した腫瘍の病理検査をすることで病期を決定します。
病期分類は広がり方によって、大きくⅠ~Ⅳ期に分類されます(表)。
表 卵巣がんの病期
卵巣がんの主な症状
初期段階では自覚症状はほとんどない
卵巣がんは初期段階では自覚症状がほとんどないため、「サイレントキラー」と呼ばれています。そのため、見つかったときにはすでに進行していることが少なくありません。おなかが張る、最近太った(服にウエストが入らなくなった)などのきっかけで受診し、卵巣がんだと分かるケースもあります。
進行・転移の仕方
卵巣がんは進行すると、骨盤内の他の臓器(子宮、卵管、直腸など)、腹部全体にがんが広がっていきます(腹膜播種)。さらに進行すると、肺や肝臓、脳、骨などの遠くの臓器に転移(遠隔転移)することもあります(表)。
進行・転移時に起きる症状
がんが大きくなると膀胱や直腸を圧迫することで、下腹部の違和感や痛み、圧迫感、トイレが近くなる、便秘などの症状が現れる他、足がむくむことがあります。また、進行して腹水がたまると、お腹が大きく膨れてくることもあります。
卵巣がんの検査方法
子宮や卵巣の状態を調べる検査
下腹部に張りやしこりがあるなど、卵巣がんの疑いがある場合、内診や直腸診、経膣超音波検査(けいちつちょうおんぱけんさ)などを行います。
-
内診
片方の手の指を膣に入れ、もう片方の手を下腹部に置くことで、子宮や卵巣の大きさや硬さ、腫瘍があるかどうかを調べる検査です。 -
経膣超音波検査
膣内にプローブと呼ばれる超音波を送受信する器具を挿入し、子宮や卵巣を観察する検査です。腫瘍の形や大きさ、腫瘍と臓器との位置関係などを調べることができます。
卵巣外への転移を調べる検査
MRI検査やCT検査などの画像検査を組み合わせて、がんの広がり、転移などを調べます。
-
MRI検査
強い磁石と電波を利用して、体内のさまざまな断面を画像化する検査です。CT検査より骨盤内部を細かく画像化できるため、腫瘍自体の性質や広がり、周りの臓器(子宮や直腸、膀胱など)との関係などを調べることができます。 -
CT検査
X線を用いて身体の断面を調べる検査です。リンパ節転移があるかどうか、腹腔内全体へのがんの広がり、肺や肝臓など離れた臓器への転移があるかどうか、などを調べることができます。
腫瘍マーカー検査
腫瘍マーカーとは、がんの種類ごとに作られる特定の物質です。血液中の腫瘍マーカーを調べる腫瘍マーカー検査は、がんの存在や、治療効果、再発していないかの確認に用いられています。卵巣がんの腫瘍マーカーの1つがCA125です。ただし、腫瘍マーカーの測定値が高いからといって必ずしもがんというわけではなく、また、早期の段階では血液中から検出されにくいため、補助的に行われる検査になります。
卵巣がんの治療法
卵巣がんの初回治療は、いずれの病期でも最初に手術を行ってできる限りがんを取り除き、その後の再発を防ぐために化学療法を行うのが基本です。がんが手術で取り切れない場合は、化学療法でがんを小さくしてから手術を行うこともあります。
初回に行われる手術は治療でもありますが、診断を確定するための検査の意味も持ちます。手術で摘出した腫瘍に対して病理検査を行い、腫瘍の悪性度や組織型などの結果に基づき、病期の決定や治療方針の検討が行われます。
-
Ⅰ期の手術療法
腹水を採取してがん細胞がないか調べる検査、両側の卵巣・卵管の摘出、子宮全摘出、大網切除が行われます。がんの広がりを正確に診断するために、手術中に後腹膜(腹膜の背中側)にあるリンパ節の郭清※(かくせい)、腹膜を数ヵ所採取して転移していないか調べる検査が行われます。- 再発を防ぐことを目的に、がんだけではなくがんの周辺にあるリンパ節も切除すること
-
Ⅱ~Ⅳ期の手術療法
がんがお腹の中やリンパ節に広がっている場合でも、なるべくがんを少なくした方が治る可能性が高いことが知られています。そのため、腫瘍減量術といい、両側の卵巣・卵管、子宮、大網だけではなく、腹膜や脾臓、肝臓など、さまざまな臓器を一緒に切除することもあります。負担の大きい手術ではさまざまな術後合併症が起こるリスクも高くなるため、どこまで腫瘍減量術を行うかは、患者さんの年齢や全身状態を考慮しながら検討します。
卵巣がんの早期発見・予防
卵巣がんは厚生労働省から指針として定められている検診がないのが現状です。また、この検査をすれば卵巣がんと診断できるという検査法がないことも、発見が遅れてしまう原因の1つです。おなかが張る、洋服がきつくなってきたなどの症状を軽く見ずに、ちょっとした変化であっても婦人科を受診することが重要です。特に親や、姉妹、従姉妹に乳がんや卵巣がんにかかったことがある方がいる場合や、閉経年齢でチョコレート嚢胞があると診断された方は、十分に注意しましょう。
- 参考
-
- 国立がん研究センター がん情報サービス:卵巣がん
- 日本婦人科腫瘍学会 編:患者さんとご家族のための子宮頸がん 子宮体がん 卵巣がん治療ガイドライン第3版. 金原出版, 2023.
- 国立がん研究センター中央病院 腫瘍内科、婦人腫瘍科、他 編著:最先端治療 子宮がん・卵巣がん. 法研, 2021.
- 金尾 祐之、竹島 信宏 著:がん研有明病院 婦人科 最新治療ガイド 子宮頸がん・子宮体がん・卵巣がんと診断されたあなたへ. 新興医学出版社, 2020.
- 監修
- 京都大学 医学研究科 婦人科学産科学分野 教授 万代 昌紀 先生
- 掲載月
- 2024年4月

