がんの検査とは?
種類や検査方法について知ろう
ここでいう「がんの検査」とは、がん検診で、がんの疑いがあった場合に受ける精密検査のことです。がんの検査には種類があり、がんかどうかを判別するための検査、がんの種類や広がりを調べるための検査、薬の効果を予測するための検査など、それぞれ目的があります。本記事では、がんの検査の種類や検査方法について解説しています。
がんの検査とは?がん検診との違い
がん検診は症状がない人を対象に、がんを早期発見し適切な治療をおこなうことで、がんによる死亡を減らすことを目的におこなわれる検査です。国が推奨しているがん検診は、胃がん、子宮頸がん、肺がん、乳がん、大腸がんの5種類で、市町村などの自治体が厚生労働省から定められた検診方法で実施しています。民間でも早期発見をうたっているがんのリスク検査が実施されていますが、それによりがんによる死亡がどのくらい減少するかの科学的データは十分でありません。費用や異常が見つかった場合の対応についてよく確認する必要があります。
一方、がんの検査はがんの疑いがある人や診断された人を対象におこなう検査で、検査の目的や内容、回数はがんの種類や状態によって異なります。
がんの検査をおこなう時期と目的
診断され治療方針が決まるまでの期間は、さまざまな検査を受けなければならないため、長く感じることもあるかと思います。がんの治療では、最大限の効果を得ること、身体への負担を最小限にすることも同時に考えなければならず、そのためにも検査とそれにかかる時間は必要な時間なのです。
治療の流れに沿って、それぞれの検査をおこなう時期と目的を見ていきましょう。がんの検査は1つだけおこなうこともあれば、組み合わせておこなうこともあります。
症状の出現・検診での指摘
受診
がんの診断
画像
検査
病理
検査
腫瘍
マーカー
補助的に
実施
主な目的
がんであるかどうかの診断やがんの種類の決定
病期(ステージ)の決定
画像
検査
主な目的
がんの進行度の診断
治療
病理
検査
主な目的
手術療法で切除した検体を用いた
・病理学的な病期分類の実施
・がん細胞が残っていないかの判定
効果判定
画像
検査
病理
検査
腫瘍
マーカー
主な目的
腫瘍の大きさの変化などによる、
治療に対する反応性の判定
経過観察
画像
検査
腫瘍
マーカー
主な目的
再発の早期発見
がんの検査の種類
がんの検査には、画像検査や病理検査、腫瘍マーカー検査、バイオマーカー検査などがあります。それぞれの目的や検査方法について解説します。
画像検査
画像によってがんの有無や、広がり、性質を調べる検査です。X線検査やCT検査、MRI検査、PET検査、超音波検査などの種類があります。
X線検査(レントゲン検査)
健康診断や人間ドックなどでもおなじみの検査です。がんがあるかどうか、ある場合はその形を調べることができます。身体の中の組織はそれぞれX線の通りやすさが異なるため、身体にX線を一方向からあてると通過したX線の差が濃淡として画像に映し出されます。
肺がんや乳がん、骨のがんでは造影剤を使わずに検査することがあります。食道がん、胃がん、大腸がん、尿路系のがんでは、よりわかりやすくするために造影剤を使用して検査することがあります。
1回X線検査で受ける放射線量は人の健康に影響することが確認されている放射線量よりもかなり少なく、通常ダメージを受けた細胞のほとんどは修復されて正常な細胞に戻ります。そのため、検査による被ばくの影響を過度に心配することはありませんが、妊娠している人、妊娠している可能性のある人は胎児が放射線の影響を受けやすいため、必ず医師に伝えましょう。
CT検査
がんの有無や広がり、他臓器への転移を調べたり、治療効果を判定したりするなど、さまざまな目的でおこなわれる検査です。X線を一方向からあてるX線検査と異なり、身体の周囲360度方向からX線をあて、その吸収率の違いから身体の断面を画像化する検査です。そのため、X線検査より詳しくがんの状態を調べることができます。
あらゆるがんでおこなわれる検査です。検査を受ける時は、ベッドの上で仰向けになった状態でトンネル状の装置に入ります。
MRI検査
がんの有無や広がり、他の臓器への転移を調べることができます。FMラジオなどで用いられている周波数の電波を身体にあて、身体の内部の断面を画像化する検査です。。CT検査と異なり、MRI検査はさまざまな方向から断面を調べることができるため、より多くの情報を得ることができます。
あらゆるがんでおこなわれる検査ですが、特にCT検査では正常な組織との区別がつきにくい、脳や乳腺、肝臓、子宮、卵巣、前立腺、骨軟部などに生じたがんの診断に役立ちます。ベッドで仰向けになった状態でトンネル状の装置に入り検査するのですが、検査の際に生じる大きな音を軽減するために、検査中はヘッドホンや耳栓をすることもあります。
PET検査(FDG-PET検査)
がん細胞が正常な細胞に比べてブドウ糖を多く取り込む、という性質を利用し、活発に活動しているがん細胞の状態を調べることができる検査です。静脈からFDGという放射性フッ素を付けたブドウ糖を注射し、がん細胞に取り込まれたブドウ糖の分布を画像化します。全身を一度に調べることができることも特徴です。
また、CT検査やMRI検査と組み合わせておこなわれることもあり、より高い精度でがんの有無や広がり、他の臓器への転移を調べることができます。
あらゆるがんでおこなわれる検査ですが、がんと関係なくブドウ糖が集まりやすい脳や心臓、消化管などの組織、炎症を起こしている部位では診断が難しいことがあります。
超音波検査(エコー検査)
健康診断や人間ドックなどで、乳房や腹部の超音波検査がよくおこなわれています。がんのある場所や形・大きさ、周辺の臓器との関係などを調べることができる検査です。超音波を伝わりやすくするための検査用ゼリーを身体の表面に塗ったあと、超音波プローブとよばれる超音波の出る器械をあて、体内の臓器からはね返ってくる超音波を画像として映し出します。
肝臓や腎臓、卵巣、前立腺など腹部にある臓器や甲状腺、乳腺などさまざまな臓器にできたがんでおこなわれる検査ですが、骨や厚い脂肪などは超音波が通りにくいため、骨に囲まれている肺や脳などにできたがんでは検査することができません。
病理検査
身体から採取した細胞や組織(細胞のあつまりのこと)を顕微鏡で観察し、腫瘍が良性なのか悪性なのか、悪性の場合はどの程度悪性なのかなどを詳しく調べます。病理検査に基づいておこなわれる診断を病理診断といい、専門の病理医がおこないます。
細胞を調べる病理検査は「細胞診(さいぼうしん)」といい、病変から自然にはがれた細胞や病変の表面をこすることによって採取した細胞を検査する「剝離(はくり)細胞診」と、病巣部に細い注射針を刺して吸引・採取した細胞を検査する「穿刺吸引(せんしきゅういん)細胞診」があります。
組織を調べる病理検査は「組織診(そしきしん)」といい、おこなうタイミングによって次の3つにわけられます。
- 生検組織診:治療開始前に診断の確定や治療方針を決定するために、採取した病変を検査することです。
- 術中組織診:手術中に治療方針を決定するために、採取した検体を検査することです。
- 手術材料を用いた組織診:手術後に診断や病期分類の確定、手術でどのくらい根治が目指せるか、術後補助療法をおこなう必要があるかなどを検討するために、手術で摘出した臓器や組織を検査することです。
腫瘍マーカー検査
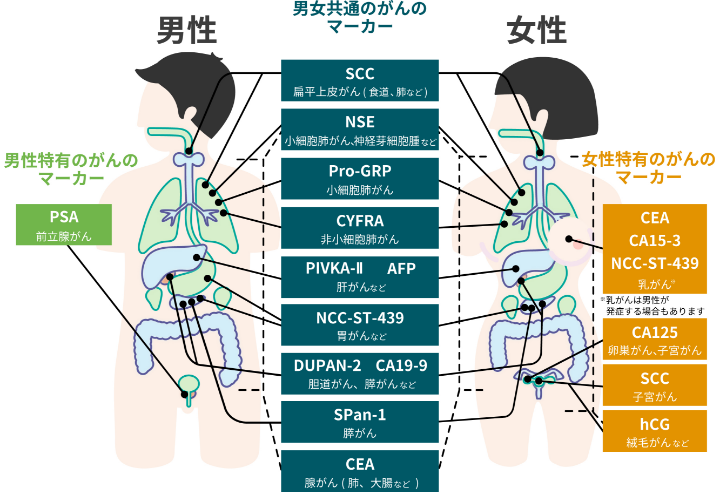
「腫瘍マーカー検査」は、がんかどうかの診断や治療効果が出ているか、再発・転移がないかを確認するための補助的な検査です。血液や尿を使って調べることができます。人間ドックなどでもがんの早期発見のためにおこなわれているので、耳にしたことがある方もいらっしゃるかもしれません。腫瘍マーカーは、がん細胞やがん細胞に反応した細胞によって特徴的に作られるタンパク質などのことをいいます。一般的に、腫瘍マーカーはがん細胞の数が多くなると値が高くなるのですが、がんとは関係ない要素で値が高くなることや、反対にがんがあっても値が高くならないこともあります。そのため、腫瘍マーカーだけでがんの有無がわかるわけではなく、他の画像検査などの結果もあわせて医師が判断します。また、現時点ではすべてのがんで腫瘍マーカーが見つかっているわけではありません。
見つかっている主な腫瘍マーカー
肺がん、食道がん、胃がん、大腸がん、前立腺がん、乳がん、子宮頸がんなどは採血によって、膀胱がんでは採尿によって検査をおこないます。
バイオマーカー検査
血液や尿、組織に含まれるタンパク質や遺伝子などの体内の物質を調べることによってわかる客観的な指標(目印)を「バイオマーカー」といいます。広い意味では腫瘍マーカーもバイオマーカーに含まれますが、ここでは治療方針を決めるためにおこなわれているバイオマーカー検査について説明します。バイオマーカー検査では、これからおこなう予定の薬物療法で効果が得られるかどうか、特定の副作用が出やすい体質かどうかを調べることができるため、その人に合った最適な治療を選択することにつながります。
治療効果が得られるかどうか調べるためのバイオマーカー
治療効果が得られるかどうかを調べるためのバイオマーカー検査は、病理検査の際に採取した細胞や組織を用いておこなわれます。
| がんの種類 | 主なバイオマーカー |
|---|---|
| 肺がん | EGFR、ALK、BRAF、ROS1、PD-L1、MET |
| 乳がん | HER2、BRCA1/2、PD-L1 |
| 卵巣がん | BRCA1/2 |
| 胃がん | HER2 |
| 大腸がん | RAS、BRAF |
| 消化管間質腫瘍(GIST) | KIT |
| 胆道がん | EGFR |
| 前立腺がん | BRCA1/2 |
| 膵がん | BRCA1/2 |
| 頭頸部がん | PD-L1 |
| 悪性黒色腫 | BRAF、PD-L1 |
| 白血病 | BCR-ABL、FLT3 |
副作用が出やすい体質かどうかを調べるためのバイオマーカー
副作用が出やすい体質かどうかを調べるためのバイオマーカー検査では、薬剤の投与前に血液検査で遺伝子を分析します。トポイソメラーゼ阻害薬の一種を投与する際のバイオマーカーにはUGT1A1、代謝拮抗薬の一種を投与する際のバイオマーカーにはNUDT15があります。
がん遺伝子パネル検査とは?
がん遺伝子パネル検査(がんゲノムプロファイリング検査)はがん組織や血液を使って、数十から数百の遺伝子を同時に調べることをいいます。その一部が保険診療として、標準治療がないまたは終了したなどの条件を満たす患者さんに対しおこなわれます。検査の結果、遺伝子変異が見つかった場合には治療できることがあります。
がんの検査についてもっと詳しく
もっと詳しく知りたい場合や上記以外に知りたい検査がある場合には、下記のサイトをご参照ください。
国立がん研究センター がん情報サービス:がんの検査について
- 参考
-
- 国立がん研究センター がん情報サービス:がんの検査について
- 国立がん研究センター がん情報サービス:がんゲノム医療とがん遺伝子検査
- 国立がん研究センター がんゲノム情報管理センター:がんゲノム医療とがん遺伝子パネル検査
- 医療情報科学研究所編:がんがみえる第1版, 株式会社メディックメディア, 2022
- 更新月
- 2024年9月

